Raport HHS, 4/15, Rozdział 3, Historia i ewolucja medycyny gender u dorosłych i dzieci
Parasolowy przegląd systematyczny badań naukowych dotyczących leczenia dysforii płciowej u dzieci i młodzieży, przeprowadzony przez amerykańskie Ministerstwo Zdrowia
Rozdział 3
Historia i ewolucja medycyny gender u dorosłych i dzieci
Medyczna tranzycja młodzieży z dysforią płciową jest stosunkowo nową praktyką, która powstała z doświadczeń klinicznych związanych z tranzycją osób dorosłych.
W medycynie często zdarza się, że leczenie, które okazało się bezpieczne i skuteczne u dorosłych, rozszerza się na dzieci. W tym przypadku jednak stało się odwrotnie. Powodem przeprowadzania tranzycji płciowej u nastolatków była obserwacja, że tranzycja medyczna u dorosłych często nie przynosiła pożądanych pozytywnych rezultatów. W niniejszym rozdziale wyjaśniono, jak do tego doszło oraz przedstawiono dodatkowy kontekst historyczny.
W sekcjach 3.1, 3.2 i 3.3 krótko omówiono historię tranzycji medycznej, która rozpoczęła się zaledwie sto lat temu. W sekcjach 3.4 i 3.5 wyjaśniono, w jaki sposób zaobserwowany brak pozytywnych skutków psychospołecznych medycznej tranzycji u dorosłych skłoniła klinicystów w Holandii do zaproponowania modelu wczesnej interwencji, czego wynikiem był „protokół holenderski”. W ostatniej sekcji opisano, w jaki sposób protokół holenderski przekształcił się w „opiekę afirmującą tożsamość płciową” w pediatrycznej tranzycji medycznej (PTM), której towarzyszyły znaczące zmiany w populacji pacjentów pediatrycznych zgłaszających DP – zarówno pod względem wielkości populacji, jak i demografii pacjentów.
3.1 Zjawisko transseksualizmu
W całej historii ludzkości odnotowano przypadki osób wykazujących silny nonkonformizm w stosunku do ról płciowych, w tym osób żyjących jako członkowie płci przeciwnej lub jako tzw. „trzecia płeć”[1]. Jednym z najbardziej znanych przykładów jest francuski dyplomata i szpieg Chevalière d'Eon (1728-1810), który przez ostatnie 32 lata swojego życia ubierał się i był postrzegany jak kobieta. Wszyscy, łącznie z ostatnim królem Francji, Ludwikiem XVI, byli przekonani [że d’Eon jest kobietą][2]. Na początku XX wieku angielski lekarz i seksuolog Henry Havelock Ellis ukuł termin „eonizm”, na wzór nazwiska Chevalière, na określenie „osób czerpiących przyjemność z zachowywania się i ubierania się jak osoby płci przeciwnej, ale nie wykazujących odwrócenia seksualnego, tzn. ich uczucia seksualne nie były skierowane do osób tej samej płci”[3]. Termin „eonizm” zaczął później określać szerszą kategorię, obejmującą tych, którzy pragnęli przebierać się za przeciwną płeć i odczuwali pociąg seksualny do tej samej płci[4]. W 1949 roku amerykański lekarz David Cauldwell użył terminu „transseksualizm” na określenie „osób, które fizycznie są jednej płci, a psychicznie wydają się być płci przeciwnej”[5].
Termin „transseksualizm” spopularyzował Harry Benjamin, niemiecko-amerykański endokrynolog i ojciec medycyny trans. Jego książka z 1966 roku, The Transsexual Phenomenon [zjawisko transseksualizmu, przyp. tł.], była pierwszym kompleksowym opracowaniem w języku angielskim poświęconym medycznemu leczeniu osób, które „chcą poddać się operacji korekcyjnej (...), aby ich ciała przynajmniej przypominały ciała płci, do której czują się przynależne i do której gorąco pragną należeć”[6]. Benjamin uważał, że hormony płci przeciwnej (HPP) połączone z operacją mogą „zmienić nieszczęśliwą i niedostosowaną osobę jednej płci w szczęśliwszą i bardziej adekwatną, choć bynajmniej nie wolną od nerwic, osobę płci przeciwnej”[7].
W pierwszej połowie XX wieku odnotowano niewiele przypadków transseksualistów. Jedną z pierwszych osób, które poddały się operacji zmiany płci (OZP), był Einar Wegener, duński artysta, który pozował w strojach płci przeciwnej swojej żonie Gerdzie Gottlieb, utalentowanej malarce. W pogoni za tak bardzo pożądanymi zmianami ciała Wegener zwrócił się o pomoc do seksuologa Magnusa Hirschfelda, długoletniego przyjaciela Harry'ego Benjamina i założyciela Instytutu Nauk Seksualnych w Berlinie[8]. W 1930 roku w Berlinie i Dreźnie przeprowadzono na Wegenerze kastrację, penektomię i implantację jajników, a dodatkowe zabiegi chirurgiczne przeprowadzono roku później. Zabiegi te zakończyły się niepowodzeniem. Einar Wegener, przemieniony w Lili Elbe, zmarł we wrześniu 1931 roku doświadczywszy „otchłani cierpienia”[9].
3.2 Od George'a do Christine
Transseksualizm nie był wówczas zjawiskiem powszechnym. Zmieniło się to w 1952 roku, kiedy to media zaczęły donosić, że George Jorgensen, 24-letni Amerykanin duńskiego pochodzenia, poddał się operacji zmiany płci (OZP) w Danii:
Jej[10] sława rozpoczęła się 1 grudnia 1952 roku, kiedy to na pierwszych stronach gazet pojawił się krzykliwy nagłówek „BYŁY ŻOŁNIEŻ STAJE SIĘ BLOND PIĘKNOŚCIĄ: OPERACJE PRZEMIENIŁY MŁODZIEŃCA Z BRONXU” przywitał czytelników New York Daily News. American Weekly, popularny niedzielny dodatek do gazety Hearst Publications, zapłacił następnie dwadzieścia tysięcy dolarów za ekskluzywny wywiad z Jorgensen, który przybliżył jej historię milionom amerykańskich gospodarstw domowych i wzbudził zainteresowanie światowej prasy. Kiedy w 1953 roku [Jorgensen] powróciła do Stanów Zjednoczonych, na lotnisku w Nowym Jorku czekało na nią bezprecedensowe 300 reporterów... Jej „zmiana płci” była postrzegana przez wielu jako cud Boży, w którym to nie Chrystus, ale Christine – mężczyzna odrodzony jako kobieta – zapowiadała nową erę w historii ludzkości[11].
W tym samym roku Jorgensen poznał w Nowym Jorku Harry'ego Benjamina i nawiązał z nim długą przyjaźń. W liście z 1965 roku, tuż przed publikacją książki The Transsexual Phenomenon, Benjamin napisał: „Bez ciebie, Christine, nic z tego nie byłoby możliwe”[12].
Dorastając w Bronksie, młody George był wyśmiewany za swoje „dziewczęce cechy” i bardzo zmagał się z homoseksualną orientacją seksualną:
Jedna kwestia szczególnie niepokoiła George'a: w kościele i od kolegów ze szkoły dowiedział się, że związki homoseksualne są uważane za grzeszne i niemoralne. W domu Jorgensenów nigdy nie wypowiadano tego słowa. Wśród jego sąsiadów „homo-niewiadomo” lub „pedały” nie byli akceptowani, a nawet byli uważani za niebezpiecznych. W związku z tym seria romantycznych zauroczeń innymi młodymi mężczyznami w okresie dojrzewania wywoływała w nim poważny konflikt wewnętrzny. Pomimo wysiłków, by uniknąć tych zauroczeń, George nieustannie zakochiwał się w innych chłopcach w swoim wieku. Konflikt ten przyczynił się do epizodów depresji, niskiej samooceny, niskich aspiracji i ogromnego osobistego nieszczęścia[13].
Sam George skupił się na hormonalnym wyjaśnieniu swojej zniewieściałości i pociągu do osób tej samej płci – „nierównowadze gruczołowej”[14] – i był również (błędnie) przekonany, że jego genitalia są „niedorozwinięte”[15]. Można przypuszczać, że George znalazł angielskie tłumaczenie autobiografii Lili Elbe podczas poszukiwań w nowojorskich bibliotekach, „mając nadzieję znaleźć inne rozwiązania swoich dylematów[16]”. W każdym razie, w poszukiwaniu hormonalnego i chirurgicznego leczenia, którego, jak był przekonany, potrzebował, George w 1950 roku zakupił bilet w jedną stronę do Danii. Tam „młodzieniec z Bronxu” stał się pacjentem Christiana Hamburgera, endokrynologa z Kopenhagi[17]:
Być może Hamburger odczuwał szczególne współczucie wobec homoseksualistów, bo jego siostra była lesbijką. Pomimo stosunkowo liberalnej polityki Danii, Hamburger z pewnością wiedział z doświadczeń swojej siostry, jak głęboko dyskryminacja gejów i lesbijek może dotknąć osoby homoseksualne. Nie mógł pomóc swojej siostrze medycznie, ale wierzył, że może podjąć pewne kroki, aby pomóc George'owi Jorgensenowi, i był gotów spróbować[18].
W opisie przypadku, który później opublikował w Journal of the American Medical Association (JAMA), Hamburger opisał pragnienie George'a, aby „z pomocą medyczną uzyskać pozwolenie na życie „jak najbardziej zbliżone do życia kobiety”[19]. Hamburger rozpoczął leczenie estrogenami, a wniosek George'a o kastrację złożony do duńskiego Ministerstwa Sprawiedliwości został zatwierdzony w 1951 roku[20]. Po kastracji nastąpiła penektomia, a później nieudana próba stworzenia sztucznej pochwy. „Jako osoba znana w całym kraju, Christine Jorgensen świeciła wyjątkowym blaskiem przez około trzydzieści lat”[21], a jego kariera zaczęła gasnąć w latach 80. Jorgensen nadużywał alkoholu i palił papierosy i zmarł na raka w 1989 roku, w wieku 62 lat.
3.3 „Drogi doktorze Hamburger”
Po „sensacyjnej publikacji” na temat metamorfozy George'a Jorgensena w Christine, Hamburger otrzymał „unikalną kolekcję listów od znacznej liczby mężczyzn i kobiet pragnących zmienić płeć”[22]. Hamburger przeanalizował wszystkie 756 listów od 465 osób i opublikował wyniki w europejskim czasopiśmie endokrynologicznym Acta Endocrinologica. Były to listy z całego świata. Ponad trzy czwarte autorów stanowili mężczyźni, a niektórzy z nich byli nastolatkami. Nie wszyscy podali swoją orientację seksualną, ale kobiety były najbardziej otwarte – 71% z nich podzieliło się jakąś informacją na temat własnej seksualności. Mniej niż połowa mężczyzn podała „jakiekolwiek informacje na temat swoich impulsów seksualnych”[23]. Wśród mężczyzn dominowała homoseksualność, a wśród kobiet była ona powszechna:
Godne uwagi jest to, że żadna kobieta nie przyznaje się do heteroseksualizmu, co dotyczy 22% wszystkich mężczyzn piszących listy... Żadna kobieta nie wspomina o pociągu do mężczyzn, wręcz przeciwnie. Kobiety, które doświadczyły krótszych lub dłuższych okresów życia małżeńskiego, uważały fizyczną stronę małżeństwa za nie do zniesienia. Zupełnie inaczej wygląda sytuacja mężczyzn transwestytów: nie wydają się odczuwać żadnej niechęci do kobiecego ciała, chociaż erotyczna atrakcyjność, jeśli w ogóle występuje, zmniejsza się wraz z upływem lat lub prowadzi do impotencji[24].
16-letnia Amerykanka napisała:
Zawsze zachowywałam się jak chłopiec i robiłam to, co robią chłopcy. Kiedy byłam młodsza, nosiłam ubrania mojego brata i nawet teraz czasami to robię, kiedy nikogo nie ma w domu. To jednak nie jest najgorsze – odkąd chodzę do liceum, jestem zakochana w dziewczynie! Im bardziej staram się zapomnieć o tej miłości, tym bardziej zdaję sobie sprawę, że nie chcę o niej zapomnieć. - - - Czytałam też o transwestytach, którzy chcieli tylko ubierać się jak osoby płci przeciwnej, ale ja tak nie czuję. Chcę ubierać się jak chłopiec, ale nie jest to na tyle silne, żebym nie potrafiła tego kontrolować[25].
Wykazywanie nonkonformizmu w stosunku do ról płciowych w dzieciństwie jest silnie związane z późniejszym homoseksualizmem[26]. Ponieważ dysforia płciowa (DP)[27] występująca w dzieciństwie lub w młodym wieku wiąże się z ekstremalnym nonkonformizmem płciowym, małe dzieci cierpiące z powodu płci swojego ciała prawdopodobnie wyrosną na osoby homoseksualne. Jak stwierdza aktualny Podręcznik diagnostyczny i statystyczny (DSM-V-TR), „Badania wykazały wysoką częstotliwość występowania pociągu seksualnego do osób tej samej płci, co płeć przypisana danej osobie w chwili urodzenia, niezależnie od przebiegu dysforii płciowej u dziecka przed okresem dojrzewania”[28]. Harry Benjamin przedstawił własną interpretację homoseksualizmu George'a Jorgensena: „ponieważ stan psychiczny transseksualnego mężczyzny jest taki sam jak kobiety, naturalne jest, że jego pociąg seksualny skupia się na mężczyznach”[29].
Pomimo sensacyjnego rozgłosu, w latach 60. „zjawisko transseksualizmu” było wciąż w powijakach. Do 1965 r. Benjamin zaobserwował 307 przypadków, z których 220 uznał za „prawdziwych transseksualistów”, a pozostałych zaklasyfikował jako „transwestytów”. Prawie 90% transseksualistów stanowili mężczyźni. Tylko 62 mężczyzn i 11 kobiet przeszło operację[30]. Odzwierciedlając tę nierównowagę, książka „The Transsexual Phenomenon” zawierała tylko jeden krótki rozdział poświęcony „kobietom transseksualnym”.
W 1979 r. popyt na „zmianę płci” stał się na tyle znaczący, że klinicyści zajmujący się tą grupą pacjentów utworzyli stowarzyszenie zawodowe Harry Benjamin International Gender Dysphoria Association ([Międzynarodowe stowarzyszenie dysforii płciowej Harry’ego Benjamina] HBIGDA), które opublikowało pierwsze Standardy Opieki w 1979 roku. W tym krótkim, napisanym na maszynie dokumencie „Zasada 2” z 32 brzmiała: „Hormonalna i chirurgiczna zmiana płci to zabiegi wymagające uzasadnienia medycznego i nie mające tak błahych konsekwencji, aby można je było wykonywać na żądanie”[31].
W trzecim wydaniu DSM z 1980 r. zaburzenie „transseksualizm” zostało określone jako „najwyraźniej rzadkie”[32]. W 1994 r. DSM-IV podał: „Dane z mniejszych krajów europejskich, które mają dostęp do statystyk dotyczących całej populacji i skierowań, sugerują, że około 1 na 30 000 dorosłych mężczyzn i 1 na 100 000 dorosłych kobiet decyduje się na operację zmiany płci”[33]. „Punkt krytyczny trans”[34] jeszcze nie nadszedł.
3.4 Wyniki tranzycji u osób dorosłych
Tranzycja medyczna u dzieci rozpoczęła się w Holandii, gdzie od lat 70. XX wieku w szpitalu akademickim oferowano leczenie dorosłym, a koszty tranzycji medycznej były refundowane przez holenderski system ubezpieczeń zdrowotnych[35]. Dostępność kompleksowej i wiarygodnej dokumentacji medycznej dała klinicystom możliwość zbadania losów pacjentów, a wyniki tych badań opublikowano w 1988 roku w artykule „Operacje zmiany płci: badanie 141 holenderskich transseksualistów”. Badania były prowadzone przez psycholog Peggy Cohen-Kettenis, która wcześniej pracowała z dorosłymi transseksualistami na Wydziale Seksuologii Uniwersytetu w Utrechcie. W 1987 r. przeniosła się do Kliniki Psychiatrii Dziecięcej i Młodzieżowej Szpitala Akademickiego w Utrechcie (obecnie UMC Utrecht), gdzie zaczęła przyjmować dzieci i młodzież z DP[36].
Cohen-Kettenis wraz ze swoim współautorem i studentem Bramem Kuiperem wysłała listy rekrutacyjne do wszystkich 229 pacjentów zdiagnozowanych przez Holenderską Fundację Opieki nad Tożsamością Płciową (NGCF) jako „transseksualiści, którzy... rozpoczęli przynajmniej terapię hormonalną”. Spośród 141 osób, które zgodziły się wziąć udział w badaniu, 36 to FM (transseksualiści płci żeńskiej, pragnący przyjąć wygląd płci męskiej), a 105 to MF (transseksualiści płci męskiej pragnący przyjąć wygląd żeńskiej)[37]. Znajdowali się oni na różnych etapach tranzycji medycznej. Niektórzy przeszli już operację, podczas gdy inni dopiero rozpoczęli HPP; czas obserwacji od rozpoczęcia leczenia wynosił od jednego miesiąca do ponad 10 lat. Średni wiek pacjentów wynosił około 30 lat (FM) i około 35 lat (MF). Zostali oni poddani ewaluacji w formie wywiadów, które u wszyscy oprócz trzech, przeprowadzono w domach badanych.
Pozytywnym aspektem było to, że 65% respondentów zgłosiło, że czuje się szczęśliwymi lub bardzo szczęśliwymi, a 11% stwierdziło, że są nieszczęśliwi lub bardzo nieszczęśliwi. Prawie wszystkie FM i prawie 80% MF oceniło swoją zdolność do „bycia postrzeganym jako członek nowo przyjętej płci” jako dobrą lub bardzo dobrą. Żadna z osób, które przeszły operację, „nie miała poważnych wątpliwości co do decyzji o pozbyciu się pierwotnych i wtórnych cech płciowych oraz chirurgicznej zmianie ciała na cechy płci przeciwnej”, z wyjątkiem jednej FM, która jednak nie żałowała życia jako mężczyzna[38].
Z drugiej strony, chociaż subiektywne wyniki zgłaszane przez samych pacjentów były dobre, obiektywne pomiary pokazały coś innego. Jedna na siedem MF i jeden na 36 FM próbowało popełnić samobójstwo po rozpoczęciu leczenia. (Spośród wszystkich pacjentów, którzy zgłosili się do NGCF w ciągu ostatnich 10 lat, trzech popełniło samobójstwo po leczeniu). 60% MF i 37% FM było bezrobotnych, a 59% MF i 33% FM nie miało partnerów romantycznych[39].Komentując poprzednie badania dotyczące OZP, badacze zauważyli: „w raportach tych można dostrzec tendencję, że subiektywne samopoczucie transseksualistów poprawiło się, podczas gdy „poprawa” ich rzeczywistej sytuacji życiowej nie zawsze jest obserwowana”[40].
Czy tranzycja medyczna przynajmniej złagodziła dysforię płciową? Co ciekawe, nie stwierdzono związku między zgłaszanym poziomem szczęścia a etapem tranzycji:
Chociaż spora liczba osób przypisuje swoje poczucie szczęścia OZP, wydaje się, że nie ma bezpośredniego związku między subiektywnym samopoczuciem a fazą terapii. Osoby, które ukończyły OZP, nie są szczęśliwsze ani mniej szczęśliwe niż osoby, które nadal znajdują się w początkowej fazie terapii. Innymi słowy, subiektywna, pozytywna ocena życia pacjenta jako całości nie jest bezpośrednio związana z postępami w fizycznej adaptacji do płci przeciwnej[41].
Badacze spekulowali, że może to wynikać z efektu oczekiwania:
Nie wydaje się jednak uzasadnione stwierdzenie, że dla szczęścia pacjenta nie ma znaczenia czy dostosowanie fizyczne nastąpiło, czy nie, i czy w związku z tym operacje mogłyby zostać pominięte. Należy pamiętać, że ogólnie rzecz biorąc, [osoby FM i MF, które nie ukończyły leczenia] są szczęśliwe, wiedząc, że operacje zostaną przeprowadzone w rozsądnym terminie. Pokładają nadzieję w przyszłości[42].
Chociaż badacze twierdzili, że „nie ma powodu, aby wątpić w terapeutyczny efekt operacji zmiany płci”, jasno stwierdzili, że wiążą się one ze znacznymi kosztami:
OZP nie jest panaceum. Łagodzenie problemów gender nie prowadzi automatycznie do szczęśliwego i beztroskiego życia. Wręcz przeciwnie, OZP może prowadzić do nowych problemów[43].
Dlaczego w szczególności MF radzili sobie tak słabo? Pojawiły się trzy możliwe wyjaśnienia. Jednym z nich było to, że, ze względu na siłę testosteronu, przekonujące prezentowanie się jako przeciwna płeć jest łatwiejsze dla FM[44]. Po drugie, „społeczeństwo generalnie łagodniej traktuje kobiety, które ubierają się i/lub zachowują jak mężczyźni”[45]. Wreszcie, MF przechodzili tranzycję później i częściej byli żonaci i mieli dzieci, co wiązało się z „ciężarami przeszłości jako osoby w oryginalnej roli płciowej”[46],[47].
Jedną z możliwości, której holenderscy badacze nie wzięli pod uwagę, było to, że FM radziły sobie lepiej, ponieważ po tranzycji łatwiej było im utrzymać romantyczne związki. Jak donosi Hamburger w swojej korespondencji z 1953 r., „co najmniej 10 kobiet mówi wprost, że chcą zmienić płeć, aby móc poślubić swoją przyjaciółkę lub zalegalizować swój związek[48]”. Najwyraźniej pominięto również powiązaną możliwość, że tranzycja może być atrakcyjna dla młodych gejów i lesbijek cierpiących z powodu społecznego potępienia ich homoseksualizmu[49].
3.5 Uzasadnienie tranzycji płciowej u młodzieży
Wcześniejsza tranzycja medyczna dawała pacjentom większą szansę na „passing” [przekonujące prezentowanie się jako przeciwna płeć, przyp. tł.] i zmniejszała „ciężar przeszłości”, więc hipotezowano, że interwencja w młodszym wieku poprawiłaby jakość życia transseksualistów. Tak uważała Cohen-Kettenis. Jak wyjaśnia socjolog Michael Biggs:
Cohen-Kettenis uważała, że transseksualiści osiągnęliby lepsze wyniki, gdyby rozpoczęli leczenie przed osiągnięciem wieku dorosłego. W połowie lat 90. kierowała niektórych pacjentów w wieku 16 i 17 lat do kliniki w Amsterdamie na interwencję endokrynologiczną przed rozpoczęciem terapii hormonalnej (...) Na przykład Johanna „spełniała wszystkie niezbędne wymagania do wczesnego leczenia”: nie lubiła dziewczęcych rzeczy (podobnie jak jej siostry), lubiła piłkę nożną, nigdy nie chodziła na randki w szkole (co nie było zaskakujące, biorąc pod uwagę, że była homoseksualna), a jej rodzice odkryli, że nosi obcisły T-shirt, aby ukryć piersi(...) W wieku 17 lat trafiła do kliniki, gdzie przez 4 miesiące podawano jej progestagen, a następnie testosteron.
W ciągu dwóch lat Jaap (jak nazwała się Johanna) przeszła mastektomię, histerektomię i wycięcie jajników oraz uzyskała nowy akt urodzenia[50].
W 1991 roku Cohen-Kettenis i jej kolega Louis Gooren obniżyli wiek kwalifikujący do HPP do 16 lat, ale Cohen-Kettenis nie zalecała jeszcze stosowania leków blokujących dojrzewanie (PB)[51]. Kilka lat wcześniej, w 1987 r. holenderska endokrynolog dziecięca Henriette Delemarre-van de Waal, leczyła pierwszą pacjentkę za pomocą leków blokujących pokwitanie. „FG” była dziewczynką z wczesną dysforią tożsamości płciowej:
Od piątego roku życia FG „bardzo jasno dawała do zrozumienia, że powinna była urodzić się chłopcem”. Później okazało się, że FG pociągały kobiety. Ojciec FG, Włoch o tradycyjnych poglądach na role płciowe, nie akceptował męskości córki, co doprowadziło do poważnego konfliktu. Intensywna psychoterapia nie poprawiła sytuacji; w wieku 12 lat FG napisała list samobójczy[52].
W wieku 13 lat FG przepisano leki blokujące dojrzewanie, które przyjmowała do 18 roku życia, po czym przeszła wiele operacji, w tym mastektomię i histerektomię.
FG trafiła do kliniki gender w Utrechcie trzy lata po rozpoczęciu terapii blokującej dojrzewanie; jak wspomina Cohen-Kettenis:
Nigdy nie zapomnę pierwszego chłopca leczonego Decapeptylem[53] przez Henriette Delemarre. Wywarł na mnie wrażenie swoim chłopięcym wyglądem w wieku 16 lat – co było naturalne, bo nie wszedł jeszcze w okres dojrzewania. Henriette i ja rozpoczęliśmy tę podróż. Nikt nie wiedział, jakie będą długoterminowe skutki podania leków blokujących dojrzewanie. Tak, byłam przejęta: wyobraź sobie, że popełnisz błąd w przypadku takiego nastolatka i będziesz musiała to cofnąć[54]!
Dzięki współpracy Cohen-Kettenis i Delemarre-van de Waal powstał „protokół holenderski” medycznej tranzycji młodzieży[55]. Od 1997 r. w przypadku starannie wybranych „młodych transseksualistów” z wczesnym DP, nasilającym się w okresie dojrzewania blokery pokwitania można było podawać już w wieku 12 lat[56]. Hormony płciowe można było podawać w wieku 16 lat, a operacje wykonywać w wieku 18 lat[57]. Pacjenci musieli być zdrowi psychicznie i mieć wsparcie rodziny.
FG był obserwowany przez 22 lata, aż do wieku 35 lat:[58]
FG nie żałował[59] tranzycji, ale badania wykazały wysoki wynik na skali depresji. Ze względu na „wstyd z powodu wyglądu genitaliów i poczucia nieadekwatności w sprawach seksualnych” [FG] nie był w stanie utrzymać romantycznego związku z dziewczyną. Jak na ironię, „silna niechęć do własnej anatomii płciowej” jest jednym z kryteriów diagnostycznych dysforii płciowej u dzieci (według DSM-5), więc pod tym względem nie jest jasne, w jaki sposób dysforia została rozwiązana (...) Obecnie 48-letni FG udzielił ostatnio dwóch wywiadów. Sytuacja FG wydaje się poprawiać, jest teraz w poważnym związku z kobietą. Opisuje on blokowanie pokwitania jako „ratujące życie” w jego przypadku (...) ale zaleca również, aby wymagało to poważnego procesu ewaluacji[60]
3.6 Rozpowszechnienie protokołu holenderskiego i wzrost popularności „opieki afirmującej tożsamość płciową”
W Stanach Zjednoczonych HBIGDA poparła stosowanie leków blokujących dojrzewanie w szóstej wersji swoich wytycznych klinicznych, Standards of Care (SOC-6, 2001):
Dwa cele uzasadniają tę interwencję: a) zyskanie czasu na dalsze badanie tożsamości płciowej i innych kwestii rozwojowych w ramach psychoterapii; oraz b) ułatwienie passingu, jeśli nastolatek nadal dąży do zmiany płci i tożsamości płciowej. Aby podać nastolatkowi hormony opóźniające dojrzewanie, muszą być spełnione następujące kryteria:
1. przez całe dzieciństwo nastolatek wykazywał intensywne zachowania związane z tożsamością płciową i awersją do zachowań oczekiwanych od własnej płci;
2. dyskomfort związany z płcią biologiczną i tożsamością płciową znacznie wzrósł wraz z początkiem dojrzewania;
3. rodzina wyraża zgodę i uczestniczy w terapii.[61]
SOC-6 błędnie scharakteryzowało również PB jako „w pełni odwracalne” (patrz rozdział 7). Jak wskazuje Biggs, „opublikowane dowody na korzyści płynące z zahamowania dojrzewania obejmowały wówczas jedno badanie przypadku jednego pacjenta – FG – oczekującego na ostateczną operację”[62].
W Stanach Zjednoczonych PB po raz pierwszy przepisano w przypadku DP w Boston Children's Gender Management Service (GeMS, obecnie Gender Multispeciality Service) około 2007 r., a cztery lata później w brytyjskiej Gender Identity Development Service (GIDS)[63]. GeMs nie ustaliła minimalnego wieku, podobnie jak brytyjska National Health Service w 2015 r[64]. Stosunkowo rygorystyczna kontrola dostępu w ramach holenderskiego protokołu wkrótce ustąpiła miejsca podejściu bardziej zorientowanemu na pacjenta (zob. rozdział 1). Działo się tak nie tylko w Stanach Zjednoczonych, ale także w innych krajach, w tym w Wielkiej Brytanii:
Od 2014 r. leki blokujące dojrzewanie przestały być stosowane wyłącznie w ramach protokołu badawczego i stały się dostępne w ramach rutynowej praktyki klinicznej (...) Ponadto nie przestrzegano już surowych kryteriów włączenia stosowanych w protokole holenderskim, a leki blokujące dojrzewanie podawano szerszej grupie nastolatków (...) Obejmowała ona pacjentów bez historii inkongruencji płciowej [czyli dysforii płciowej, przyp. tł.] przed okresem dojrzewania, a także osoby neuroróżnorodne oraz ze złożonymi zaburzeniami zdrowia psychicznego[65].
W 2007 r. HBIGDA przekształciło się w Światowe Stowarzyszenie Zawodowe na rzecz Zdrowia Osób Trans (WPATH). W 2009 r., odnosząc się do „nowych paradygmatów, które pojawiły się w odniesieniu do natury tożsamości i doświadczeń osób trans”, Lin Fraser, ówczesna prezes-elekt WPATH, napisała:
Nowy model postrzega płeć jako kontinuum, a nie dychotomię męsko-żeńską, i wzywa do indywidualizacji ścieżek rozwoju tożsamości płciowej, które mogą, ale nie muszą obejmować terapię hormonalną i operację zmiany płci[66].
Siódma wersja Standardów Opieki (SOC-7) została opublikowana w 2012 roku i znacząco różniła się od SOC-6, odchodząc od lekarskiej kontroli dostępu do leczenia na rzecz modelu „afirmującego tożsamość płciową”. Na przykład SOC-6 zalecało, aby HPP było udzielane wyłącznie pacjentom w wieku co najmniej 18 lat, którzy mieli „doświadczenie życia w pożądanej roli płciowej” lub byli w trakcie psychoterapii przez co najmniej trzy miesiące. SOC-7 nie zawierało ograniczeń wiekowych dotyczących HPP, wymagając jedynie, aby nastolatek wyraził „świadomą zgodę”, a rodzice lub opiekunowie również „wyrazili zgodę na leczenie i zaangażowali się we wspieranie nastolatka”. Zalecenia dotyczące psychoterapii lub doświadczenia w prawdziwym życiu nie zostały uwzględnione. SOC-7 skutecznie ograniczyło rolę specjalistów zdrowia psychicznego w przeprowadzaniu ewaluacji wymaganych przez firmy ubezpieczeniowe w celu uzyskania zwrotu kosztów leczenia.
Kolejna zmiana widoczna była w tytule SOC-7. SOC-6 stanowiło standardy opieki „zaburzeń tożsamości płciowej”, natomiast SOC-7 dotyczyło „zdrowia osób transseksualnych, trans i wykazujących nonkonformizm w stosunku do ról płciowych”. „Osoby niebinarne” musiały poczekać na swoją kolej, pojawiając się po raz pierwszy w aktualnych wytycznych SOC-8 (2022), w rozdziale poświęconym wyłącznie tej kwestii[67]. Pierwsza wersja Standardów Opieki została napisana przez zaledwie sześć osób i zawierała nieco ponad 3000 słów; SOC-8 ma ponad 100 autorów i ponad 100 000 słów.
W 2011 roku Cohen-Kettenis i współpracownicy opublikowali badanie uzupełniające dotyczące 70 nastoletnich pacjentów, którzy w latach 2000–2008 otrzymali PB w Holandii. Wyniki zostały zinterpretowane jako zachęcające: „Problemy behawioralne i emocjonalne oraz objawy depresji zmniejszyły się, a ogólne funkcjonowanie uległo znacznej poprawie podczas hamowania dojrzewania”[68]. Badanie z 2014 r. dotyczące tej samej grupy pacjentów po operacji zmiany płci – ale z udziałem tylko 55 z 70 pierwotnych uczestników – zawierało podobnie pozytywne wnioski: „Po zmianie tożsamości płciowej, w młodym wieku dorosłym, DP uległa złagodzeniu, a funkcjonowanie psychiczne uległo stałej poprawie"[69]. Te dwa badania stanowią podstawową bazę dowodową holenderskiego protokołu i są szeroko cytowane jako uzasadniające te interwencje. (Jak wykazała późniejsza analiza, nie jest to prawdą: zob. sekcja 4.3.6).
Wcześniej zaobserwowana tendencja do homoseksualizmu u pacjentów z wczesną DP utrzymała się w holenderskiej grupie. Z początkowej grupy 70 osób tylko jedna zgłosiła heteroseksualizm; pozostałe 69 zgłosiło homoseksualizm (62), biseksualizm (sześć) lub „nie wiem jeszcze” (jedna)[70]. (Zob. również sekcja 13.3.1.)
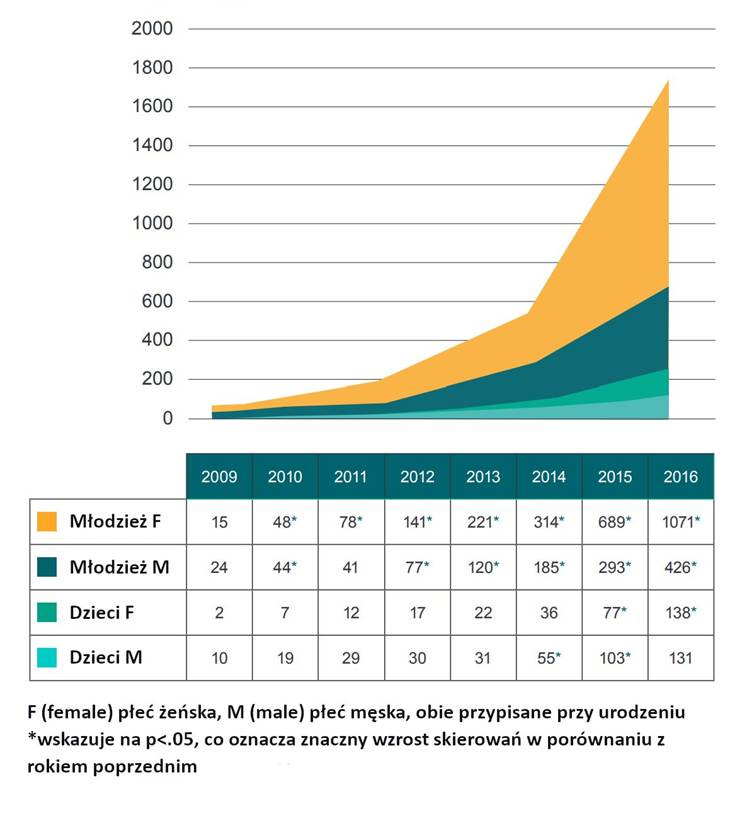
Mniej więcej w czasie, gdy Cohen-Kettenis i współpracownicy opublikowali swoje pierwsze badania, klinicyści zaczęli obserwować gwałtowny wzrost populacji pacjentów pediatrycznych. Co bardziej znaczące, zmieniał się profil demograficzny tych pacjentów, a dominującą grupą stały się nastolatki płci żeńskiej. Tendencję tę ilustruje wykres 3.1, przedstawiający liczbę skierowań do GIDS w latach 2009–2016.
Rysunek 3.1: Stosunek płci wśród dzieci i młodzieży skierowanych do GIDS w Wielkiej Brytanii (2009–2016)[71]
W ramach powiązanego trendu kraje zachodnie zaczęły zgłaszać rosnącą liczbę nastolatków, którzy często, nieoczekiwanie ogłaszali tożsamość trans, często ku zaskoczeniu swoich rodziców[72]. Liczbę pacjentów pediatrycznych ubiegających się o medyczną tranzycję można jedynie szacować[73], ale popyt w krajach europejskich przewyższył podaż, a listy oczekujących sięgają 2 lat lub więcej. W odpowiedzi na rosnące zapotrzebowanie w Stanach Zjednoczonych, charakteryzujących się zdecentralizowanym i sprywatyzowanym systemem opieki zdrowotnej, pojawiło się wiele nowych specjalistycznych klinik zajmujących się tożsamością płciową, a także praktyki zaczęli otwierać niezależni klinicyści[74]. Według ostatnich ostrożnych szacunków, w marcu 2023 r. w Stanach Zjednoczonych działało 271 klinik oferujących PTM, choć 70 z nich było nieaktywnych z powodu ograniczeń prawnych[75].
Wraz z rosnącym doświadczeniem klinicznym w leczeniu młodzieży z DP na całym świecie, coraz bardziej widoczne stają się obawy dotyczące modelu PTM. W odpowiedzi na to, medyczne instytucje regulacyjne w kilku krajach europejskich wszczęły formalne badania praktyki PTM. Najbardziej kompleksowym z nich jest brytyjski raport Cass z 2024 r., wspomniany w rozdziale 1. W wyniku tych badań niektóre europejskie instytucje regulacyjne w dziedzinie zdrowia ograniczają obecnie dostęp do medycznej tranzycji i wprowadzają nowe wymogi odnośnie badań oraz zapewniania bezpieczeństwa pacjentów. W Stanach Zjednoczonych, gdzie rządowe instytucje regulacyjne w dziedzinie zdrowia odgrywają bardziej ograniczoną rolę, a praktyka medyczna jest regulowana głównie na poziomie stanowym, wiele stanów wprowadziło środki legislacyjne ograniczające lub zakazujące medycznej tranzycji u dzieci[76].
Jak zauważyła Hilary Cass w 2022 r., „nie jest pomocnym traktowanie kwestii tożsamości płciowej jako wyjątków”[77]. Konsensus w pediatrycznej medycynie gender (PMG) sprzed 10 lat był wynikiem tego wyjątkowego traktowania, które obecnie zaczyna się zmieniać. W następnym rozdziale wyjaśniono, dlaczego ta zmiana ma miejsce.
Tłumaczenie: Magda Lewandowska
[1] Zob. np. Bullough et al. (1997); R. Green (1966); Herdt (1996); Peled (2016); Vasey & VanderLaan
(2014). Wiele wcześniejszych kultur, a także niektóre współczesne kultury, znają „trzecią płeć”: niektóre osoby jednej płci (zazwyczaj mężczyźni identyfikujący się jako kobiety) pełnią role społeczne (w pewnym sensie) podobne do ról płci przeciwnej. Błędem jest utożsamianie tego zjawiska ze współczesnym zachodnim „ruchem trans” – zob. Vasey (2022).
[2] Kates (2001, s. 218).
[3] Havelock Ellis (1937, s. 1), część druga); cytowane w Byrne (2024, s. 113–114). Według biografa d'Eona, historyka Gary'ego Katesa, „d'Eon nie był ani transwestytą, ani transseksualistą... nie ma po prostu żadnych oznak, że d'Eon nie akceptował własnego ciała lub że pragnął, czy wyobrażał sobie, że byłoby mu lepiej w ciele kobiety”. (Kates (2001, s. xxii); cytowane w Byrne (2024, s. 229).
[4] Zob. np. Hamburger et al. (1953) (raport dotyczący sprawy Christine Jorgensen; zob. następny akapit).
Zob. również Benjamin (1967b, s. 107) i Blanchard (1989, s. 240).
[5] Cytat za Meyerowitz (2009, s. 44). Cytat pochodzi z książki Cauldwella z 1950 r. pt. Questions and Answers on the Sex Life and Sexual Problems of Trans-Sexuals, [Pytania i odpowiedzi o życie i problemy seksualne trans-seksualistów] w której słowo „transsexual” jest zapisane z łącznikiem. Cauldwell użył terminu „psychopathic transexual” [psychopatyczny transeksualista] (z jednym „s”) w 1949 r. (Cauldwell, 2006, s. 41).
[6] Benjamin (1966, s. 14)
[7] Benjamin (1966, s. 164).
[8] Li (2023).
[9] Elbe i in. (2020, s. 203); cytowane w Joyce (2021, s. 17). Lili najwyraźniej nie miała żadnych żalów, pisząc w czerwcu 1931 r.: „Cena, jaką zapłaciłam, wydaje mi się bardzo niewielka” (Elbe i in., 2020, s. 198). Na temat żalu zob. sekcja 13.5. Film z 2015 r. pt. „Dziewczyna z Danii” z Eddiem Redmaynem w roli głównej jest luźno oparty na historii Einara/Lili.
[10] Oczywiści Jorgensen pozostał mężczyzną i normalnie tak bym o nim pisała. Jednak w tłumaczeniu pozostaję wierna oryginalnym żeńskim formom gramatycznym w cytowanej publikacji, przyp. tł.
[11] Stryker (2000, s. v–vi).
[12] Jorgensen (1967, s. xi).
[13] Docter (2013, s. 25–26).
[14] Docter (2013, s. 63).
[15] Docter (2013, str. 46).
[16] Jorgensen (1967, str. 80); hipotezę tę przedstawia Docter (2013, str. 38).
[17] Hamburger był wysoce szanowanym endokrynologiem (Pedersen-Bjergaar, 1964). W przeciwieństwie do osiągnięć akademickich Hamburgera, Benjamin, zanim zainteresował się transseksualizmem, był znanym zwolennikiem endokrynologicznej „terapii odmładzającej”, która była wówczas modną metodą medyczną. W 1931 r. pozwał redaktora czasopisma „Journal of the American Medical Association” (JAMA) „za nazwanie jego terapii szarlatanerią” i przegrał sprawę (Pettit, 2013, s. 1070).
[18] Według Hertoft & Sørensen (1979) „zmiana płci” nie była pierwotnym planem: „duński zespół uważał Chrisa Jorgensena za homoseksualnego mężczyznę cierpiącego z powodu swojej orientacji seksualnej i ponieważ sam poprosił o kastrację, nie odmówiono mu tej operacji. Dopiero później, gdy prasa opublikowała tę historię, zespół odpowiedzialny za zabieg uznał ją za zmianę płci. Dalszy ciąg historii jest dobrze znany” (s. 168). Wg autobiografii Christine Hamburger miał zaprzeczyć, że Jorgensen był homoseksualistą (Jorgensen, 1967, s. 101). Zob. również Docter (2013, s. 81).
[19] Hamburger et al. (1953, str. 393).
[20] Jorgensen (1967, str. 114–116).
[21] Docter (2013, str. 255).
[22] Hamburger (1953, str. 361).
[23] Hamburger (1953, s. 368).
[24] Hamburger (1953, s. 369).
[25] Hamburger (1953, s. 370).
[26] Bailey & Zucker (1995); R. Green et al. (1987); Steensma et al. (2013).
[27] Ristori i Steensma (2016); Singh i in. (2021). Inne formy DP opisano w Bailey i Blanchard (2017); Zucker i in. (2016). Zob. również sekcja 4.3.1.
[28] Amerykańskie Towarzystwo Psychiatryczne (2022, s. 516).
[29] Benjamin (1967a, s. ix).
[30] Benjamin (1966, s. 163).
[31] Harry Benjamin International Gender Dysphoria Association (1979).
[32] Kryteria diagnostyczne można znaleźć w załączniku 2. Pierwsze dwie wersje DSM zawierały na krótko termin „transwestyzm” (American Psychiatric Association (1952, s. 39) oraz „transwestytyzm” (American Psychiatric Association (1968, s. 44). Zob. również Drescher & Yarbrough (2024).
[33] Amerykańskie Towarzystwo Psychiatryczne (1994, s. 535). Zob. również Dhejne i in. (2014). Zgodnie z pierwszymi Standardami Opieki „na początku 1979 r. nieudokumentowana liczba dorosłych Amerykanów, którzy przeszli hormonalną i chirurgiczną zmianę płci, wynosiła od 3000 do 6000”. (Harry Benjamin International Gender Dysphoria Association, 1979).
[34] Tytuł artykułu z okładki magazynu Time z 2014 r. (Steinmetz, 2014).
[35] Bakker (2021, s. 29).
[36] Bakker (2021, s. 113).
[37] Kuiper & Cohen-Kettenis (1988, s. 442).
[38] Kuiper & Cohen-Kettenis (1988, s. 450).
[39] Kuiper & Cohen-Kettenis (1988, s. 447).
[40] Kuiper & Cohen-Kettenis (1988, s. 440). Dhejne i in. (2011) zbadali długoterminowe wyniki 324 osób w Szwecji, które w latach 1973-2003 przeszły operację zmiany płci (OZP) (191 MF, 133 FM). Dhejne i in. doszli do wniosku, że „osoby z transseksualizmem po zmianie płci mają wyższe ryzyko śmierci, zachowań samobójczych i zachorowalności psychiatrycznej niż ogół populacji”.
[41] Kuiper & Cohen-Kettenis (1988, s. 454).
[42] Kuiper & Cohen-Kettenis (1988, s. 454).
[43] Kuiper & Cohen-Kettenis (1988, s. 455).
[44] Działa to w obie strony. Po pierwsze, testosteron może radykalnie zmienić kobiece ciało; po drugie, skutki działania testosteronu w okresie dojrzewania na męskie ciało są trudne lub niemożliwe do odwrócenia. Zob. sekcja 7.4.
[45] Kuiper & Cohen-Kettenis (1988, s. 455).
[46] Kuiper & Cohen-Kettenis (1988, s. 456).
[47] Zob. również Smith et al. (2005, s. 97).
[48] Hamburger (1953, s. 370).
[49] Zob. Barnes (2023, s. 159–164).
[50] Biggs (2023b, s. 350).
[51] Bakker (2021, s. 118).
[52] Biggs (2023b, s. 350).
[53] Nazwa handlowa triporeliny, agonisty hormonu uwalniającego gonadotropinę (GnRHa); triptorelina działa na przysadkę mózgową, blokując pokwitanie u nastolatków. Zob. sekcja 7.3.
[54] Bakker (2021, s. 115).
[55] Delemarre-van de Waal & Cohen-Kettenis (2006).
[56] Bakker (2021, s. 121).
[57] Do 2014 r poddanie się operacji było obowiązkowe (Gregory, 2021).
[58] Cohen-Ketenis i in. (2011).
[59] FG, oczywiście, jest kobietą. Normalnie używałabym żeńskich form gramatycznych w stosunku do niej, ale tłumacząc, zachowuję formy gramatyczne oryginału, przyp. tł.
[60] Biggs (2023b, s. 355).
[61] Międzynarodowe Stowarzyszenie Dysforii Płciowej im. Harry'ego Benjamina (2001). 30.04.2025, godz. 19:40:00
[62] Biggs (2023b, s. 353).
[63] GIDS zostało zamknięte w marcu 2024 r.; zob. również Barnes (2023).
[64] Biggs (2023b, s. 354).
[65] Cass (2024a, s. 73).
[66] Fraser (2009, s. 113–114, odnośniki pominięte). Jednym z odnośników pominiętych w cytacie jest The Apartheid of Sex: A Manifesto on the Freedom of Gender autorstwa Martine’a Rothblatta. Rozdział 1 tej książki nosi tytuł „Five Billion Sexes” („Pięć miliardów płci”) i zaczyna się następująco: „Istnieją dwie płcie, męska i żeńska, prawda? Nieprawda! W rzeczywistości istnieje kontinuum typów płci, od bardzo męskich do bardzo żeńskich, z niezliczonymi odmianami pomiędzy nimi” (Rothblatt, 1995, s. 1).
[67] Badanie przeprowadzone w 2020 r. wśród młodzieży w wieku 13–24 lat w Stanach Zjednoczonych, która identyfikowała się jako LGBTQ, wykazało, że spośród 11 914 osób identyfikujących się jako trans lub niebinarne, ponad 60% identyfikowało się jako te ostatnie (A. E. Green et al., 2022, s. 645).
[68] de Vries i in. (2011, s. 2276).
[69] de Vries i in. (2014, s. 696).
[70] de Vries i in. (2011, tabela 1).
[71] Przedruk z Cass (2024a, s. 70); oryginał w de Graaf et al. (2018, rys. 1).
[72] Zob. sekcja 4.3.1.4.
[73] Według Human Rights Campaign (HRC) „obecnie w Stanach Zjednoczonych jest ponad 300 000 młodzieży transpłciowej w wieku licealnym (w wieku 13–17 lat), z których wiele potrzebuje opieki afirmującej tożsamość płciową” (Human Rights Campaign, b.d.), podkreślenie dodane). Zob. również Williams Institute (2024).
[74] Levine i in. (2022, s. 708).
[75] Borah i in. (2023, s. 375-376).
[76] Harmon (2024).
[77] Cass (2022b).